Introduction
Le développement des pratiques chirurgicales ambulatoires des dernières décennies a conduit à un taux national médian de chirurgie ambulatoire en établissement de santé de 59,6% en 2020 [1]. Le ministère de la Santé, portant l’ambition d’un « virage ambulatoire » depuis 2013, a réaffirmé sa volonté de le renforcer plus avant dans le cadre du programme Ma santé 2022 lancé en 2019 avec un taux cible de 70% pour 2022. Dans cette optique, la Direction générale de l’offre de soins (DGOS) a saisi le Haut Conseil de la santé publique (HCSP) en mars 2019 pour mener une réflexion concertée sur les enjeux bénéfices/risques de ce virage ambulatoire en chirurgie et en médecine. Avec un calendrier perturbé par la pandémie de Covid-191, le HCSP a rendu compte en juin 2021 de cette étude intitulée Virage ambulatoire : pour un développement sécurisé en émettant 31 préconisations [2]. Parmi celles-ci, est ciblée l’atteinte à terme d’un taux de 80% de chirurgie ambulatoire à l’instar des convergences internationales pour les pays les plus avancés. Pour dépasser les taux actuels, le HCSP souligne la nécessité de diversifier au maximum les circuits ambulatoires en autonomisant les centres ambulatoires aux dépens d’une pratique intégrée aux blocs opératoires partagés avec la chirurgie conventionnelle. À cet effet, il recommande : d’autoriser et inciter à la création de centres indépendants de chirurgie ambulatoire, ou free standings centers, structures privées pouvant pratiquer jusqu’à de la chirurgie ambulatoire « lourde » – très nombreuses aux États-Unis ou en Allemagne par exemple, ces structures, ont vu leur développement gelé par l’opposition des fédérations françaises représentatives d’établissements à cette concurrence potentielle – ; d’intégrer certaines pratiques micro-invasives (actes avec abord minimal) réalisées en prise en charge interventionnelle dans une organisation autonome de chirurgie ambulatoire ; et d’encadrer la chirurgie pratiquée au cabinet en mettant en place une réglementation, une accréditation ou des recommandations cadres, notamment en ce qui concerne le niveau d’environnement technique nécessaire, tout en renforçant les données comparatives de risque par rapport aux autres parcours ambulatoires.
Contexte réglementaire des pratiques de chirurgie ambulatoire
Avec des prérequis bien définis en termes de structures fonctionnelles, ressources et conception aseptique, le cadre technique réglementaire du secteur opératoire s’applique aux parcours de chirurgie ambulatoire actuels sans distinction avec la chirurgie conventionnelle selon les articles L6121-4, L6122-25 et D6124-301 du Code la santé publique (CSP) [3]. Définies dans l’arrêté du 7 janvier 1993 [4], les caractéristiques de ce secteur opératoire imposent notamment l’individualisation d’une zone opératoire protégée et la séparation des fonctions de préparation du personnel, de préparation et de stockage des produits, médicaments et matériels nécessaires. Par ailleurs, la présence a minima d’un médecin qualifié, d’un médecin anesthésiste réanimateur et d’un infirmier diplômé d’État est requise dans la structure pendant toute la prise en charge selon l’article D6124-303 du CSP [3]. Si ces dispositions sont attendues pour les parcours en établissement de santé et dans les centres indépendants, elles n’apparaissent pas adaptées, en l’état, pour la chirurgie au cabinet, qui nécessiterait des aménagements contextuels au regard de la nature et des risques spécifiques des actes pratiqués. Pour l’heure, des pratiques chirurgicales en cabinet, ou office-based surgery (OBS), sont déjà reconnues et pratiquées pour diverses spécialités (odontologie-stomatologie, oto-rhino-laryngologie, esthétique, ophtalmologie, gynécologie-obstétrique, neurologie et orthopédie) avec pour certaines des recommandations spécifiques concernant les environnements techniques nécessaires [5,6]. Toutes ces pratiques doivent bien sûr être expressément autorisées par les organismes de tutelle du praticien (CSP article L6122-25) [3]. Cependant, en dehors du cadre d’un établissement de santé reconnu et souscrivant aux dispositions de secteur opératoire précédemment décrites, le praticien opérant en cabinet est seul responsable de ses décisions et de ses actes, suivant les règles communes du code de déontologie médicale. Il se doit alors de disposer « d’une installation convenable, de locaux adéquats […] et de moyens techniques suffisants » au regard des actes pratiqués selon les articles R4127-69 et R4127-71 du CSP. Pratiquant une activité chirurgicale, fusse-t-elle « simple » ou « légère », doit-il alors nécessairement souscrire aux dispositions complètes du secteur opératoire ? La question n’est pas tranchée et le HCSP préconise de clarifier, réglementairement, le niveau d’environnement chirurgical adéquat, quel que soit le lieu de réalisation, pour la prise en charge d’actes chirurgicaux sous anesthésie topique ou locale et ne nécessitant pas de moyens anesthésiques [2].
Environnement technique requis
Le niveau d’environnement technique nécessaire à la réalisation d’actes interventionnels en ambulatoire n’est pas défini dans le rapport du HCSP qui renvoie au rapport d’évaluation de la Haute Autorité de santé (HAS) datant de 2010 [7]. Dans ce document, le groupe de travail de la HAS a réalisé une revue des modèles internationaux et en a soumis un questionnaire de synthèse à 22 sociétés savantes françaises pour établir une recommandation consolidée. Cette recommandation décrit trois niveaux d’environnement technique avec des préconisations pour l’agencement des locaux, les équipements (matériel et pharmacie), et les ressources humaines (personnel au-delà du praticien, formation des intervenants) (Tableau I). Les critères d’orientation vers les différents niveaux incluent la nature de l’anesthésie à réaliser, le profil du patient et les facteurs liés à l’acte. Le niveau 1, simple, se distinguerait de celui d’un cabinet de consultation en constituant un cabinet « technique » où des actes interventionnels seraient pratiqués de manière régulière. Il serait réservé à la réalisation d’actes simples durant moins d’1 h 30 sous anesthésie topique, locale et des blocs digitaux. Le score ASA2 des patients serait de 1 ou 2, voire 3. Le praticien pratiquerait seul, sans assistant. L’espace opératoire protégé serait délimité et idéalement séparé du bureau du praticien. Son aménagement prévoirait la disponibilité du matériel et des instruments sans gêne pour la réalisation de l’acte. La conception devrait permettre de se conformer à des protocoles de décontamination des dispositifs médicaux réutilisables et d’asepsie générale rigoureux. Un circuit d’élimination des déchets, spécifique, serait mis en place avec une zone dédiée. Par ailleurs, le respect de recommandations propres à la spécialité et aux actes pratiqués serait un socle minimum. Le niveau 2, intermédiaire, serait idéalement sous-divisé en 2 niveaux. Le niveau 2a serait proche du niveau 1 mais exigerait des conditions d’asepsie renforcées en raison de risques accrus liés aux critères d’orientation ou de la présence nécessaire d’une tierce personne assistant le praticien. Parmi les caractéristiques d’asepsie renforcée, le traitement de l’air du local et de l’eau pour la maîtrise du risque microbiologique environnemental serait à envisager. La zone opératoire serait strictement séparée de la zone administrative et idéalement dotée d’un sas d’entrée. Le score ASA des patients serait de 1 à 3. Le niveau 2b se rapprocherait du niveau 3, le plus complexe, en accueillant des actes majeurs, toujours réalisés sous anesthésie locale, mais avec sédation ou analgésie possible. Il nécessiterait donc la présence d’un anesthésiste sur le site. Sur le plan structurel, le niveau 2b intégrerait une zone de décontamination et une zone de récupération pour le patient après l’acte, avec un personnel surveillant (sans toutefois correspondre à une salle de surveillance post-interventionnelle [SSPI] réglementaire). La mise en œuvre d’un générateur électrique de secours serait à envisager. Le niveau 3, complexe, correspondrait au cadre réglementaire de secteur opératoire pratiquant l’anesthésie et la chirurgie ambulatoire telles que réalisées dans le cadre des parcours ambulatoires classiques des établissements de santé. Les actes étant mineurs ou majeurs, avec anesthésie loco-régionale ou générale et un score ASA des patients de 1 à 3 voire 4, il devrait intégrer, au-delà de la salle d’opération, une SSPI, des zones de décontamination et d’élimination des déchets et des arsenaux stériles de stockage de matériel, les salles devant bénéficier de systèmes de traitement d’air et de l’eau. Les sociétés savantes consultées soulignent par ailleurs de manière notable qu’une approche par acte ou groupe d’actes avec un consensus par la méthode Delphi3 serait à privilégier (pour une partie des consultés), et qu’il conviendrait d’insister sur les critères organisationnels, notamment concernant la continuité de la prise en charge grâce à des conventions de rapatriement et d’urgence avec des établissements de recours, une permanence des soins éventuellement assurée, un service de télémédecine associé, etc.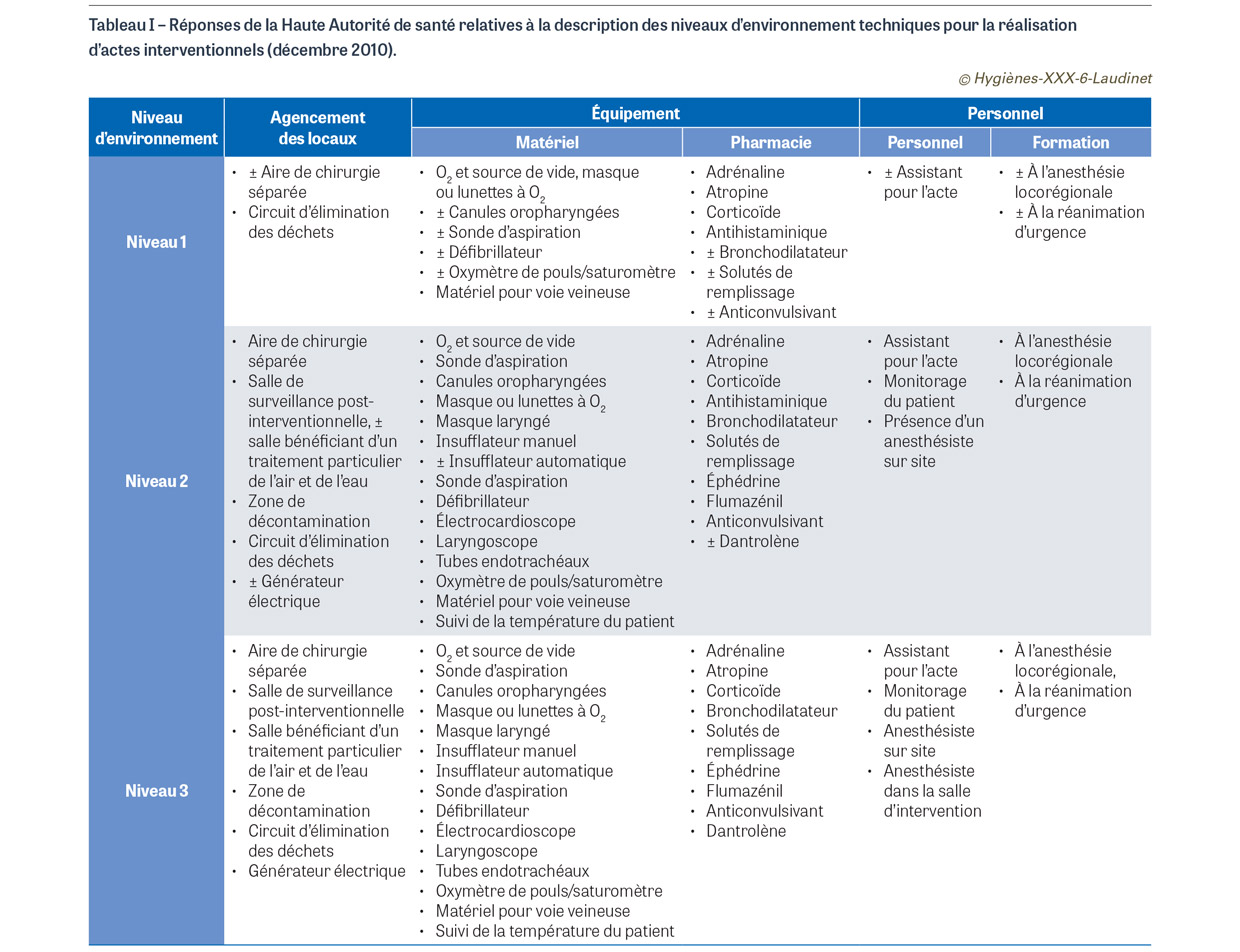
Vers une maîtrise raisonnée de la qualité de l’air
Le développement préconisé de l’offre chirurgicale ambulatoire en cabinet va conduire de nombreux praticiens à revoir structurellement leurs locaux de consultation pour y prévoir des espaces protégés, avec des propriétés techniques propices à l’asepsie, afin de répondre aux préconisations de la HAS et du HCSP dans l’attente d’une réglementation spécifique. Une des problématiques posées par ces aménagements structurels concerne la ségrégation de la zone opératoire avec traitement d’air, et le niveau de performance d’ensemble quant à la maîtrise de la contamination aéroportée. Préconisée pour certains actes réalisables à partir du niveau technique 2 envisagée par la HAS, l’installation de ces zones à environnement maîtrisé constitue un triple défi :
- un défi technique et scientifique pour définir le niveau de performance adéquat en regard du niveau de risque spécifique des actes pratiqués. En effet, les cibles de performance et les moyens d’y parvenir vont varier en fonction du niveau de risque environnemental associé à l’acte lui-même et aux conditions du local dans lequel il est pratiqué. Les moyens techniques à mettre en œuvre sont donc gradués en fonction de cette analyse des risques ;
- un défi spatial dans des locaux potentiellement exigus ou enclavés : les installations de traitement d’air avec des cibles de performance adaptées à la pratique chirurgicale sont volumineuses (centrales, armoires) pour pouvoir assurer des débits d’air suffisants. Elles sont potentiellement complexes, avec des réseaux de gaines à faire courir entre les unités de ventilation et les zones de diffusion. Elles nécessitent une enveloppe maîtrisée à l’échelle du local opératoire pour une efficacité optimale, non soumise à des sources externes s’infiltrant ou des sources internes liées à la qualité de ses matériaux en termes de « nettoyabilité » ou de potentiel émissif ;
- un défi budgétaire pour l’acquisition des systèmes de traitement d’air, au-delà des équipements médicaux et du matériel nécessaires par ailleurs, avec des coûts connexes de travaux d’installation et potentiellement de cloisonnement des différents espaces techniques, ainsi que des coûts récurrents de maintenance et de qualification périodique.
Facteurs de risque spécifiques et définition du niveau cible
Pour ce qui concerne la définition du niveau de performance cible, les parties prenantes de ces projets pourront se référer à la norme française NF S90-351:2013 [8] relative aux zones à environnement maîtrisé, qui constitue précisément une méthode détaillée d’analyse des risques en vue de spécifier des moyens techniques et des niveaux de performance de traitement d’air. Si le cas spécifique de l’OBS n’est pas abordé dans les différentes propositions de classes de risque par activité, la norme précise bien que les listes présentées ne sont pas exhaustives et qu’une analyse de risque ad hoc et la prise en compte des recommandations des sociétés savantes sont nécessaires dans tous les cas. À cet effet, le tableau des valeurs guides de performance au repos en fonction de la classe de risque (Tableau II) pourra être revu à la lumière d’une analyse des risques spécifique des actes chirurgicaux pratiqués dans le contexte de l’OBS et des recommandations de la Société française d’hygiène hospitalière (SF2H) sur la qualité de l’air au bloc opératoire et autres secteurs interventionnels [9,10]. Nous proposons ci-dessous une réflexion analytique pouvant servir de base générale. Le cas particulier de la pratique chirurgicale en cabinet occasionne, sur le plan de la maîtrise de la qualité de l’air, une situation paradoxale avec des exigences contradictoires. D’une part, les actes éligibles à ce type de prise en charge comptent, ou compteront, parmi les plus simples avec des interventions courtes et un nombre d’intervenants minimal. Cela peut plaider pour la considération de niveaux de risque faibles, à savoir une zone à risque 1 sans traitement d’air particulier nécessaire, voire à risque 2 avec le plus bas niveau de traitement d’air et de performance considéré. D’autre part, s’agissant d’actes chirurgicaux, les risques infectieux, hémorragiques ou fonctionnels ne peuvent être écartés, avec des conséquences pouvant être dramatiques. Au-delà du risque pour la santé du patient, il convient de considérer que les risques juridiques et assurantiels sont entièrement supportés par le praticien, responsable de sa structure. De plus, la conception initiale du cabinet et la difficulté de maîtrise de l’aérobiocontamination des locaux directement adjacents à la zone opératoire peuvent faire peser une pression environnementale importante sur cette dernière. Cela peut plaider pour un rapprochement du niveau de risque de ceux retenus pour les salles d’opération conventionnelles, à savoir risque 3 voire 4, plus hauts niveaux de performance considérés. L’intérêt d’une classe de risque 4, qui impose un système de type « flux unidirectionnel » englobant la zone opératoire, le personnel médical intervenant et le matériel stérile en vue d’une maîtrise maximale de la qualité de l’air, a été récemment questionné par la SF2H [10] pour certaines salles d’opération conventionnelles. Ces installations, parmi les plus volumineuses et coûteuses, ont vraisemblablement peu de raisons d’être retenues pour les pratiques en cabinet quelle que soit la spécialité concernée. À l’opposé dans l’échelle des solutions, la mise en œuvre d’une classe de risque 2 peut s’avérer intéressante dans le sens où elle constitue le premier niveau de traitement d’air effectif et nécessite des installations plus contenues en taille et en coût, et bien adaptées à un risque environnemental faible à modéré. Cependant, la SF2H souligne l’importance de la cinétique d’élimination des particules assurée par les systèmes dans les zones opératoires, paramètre directement proportionnel au taux de brassage assuré (p. ex. débit d’air soufflé en m3/h dans le volume du local considéré). Ainsi, elle recommande de respecter un temps minimal déterminé par ce paramètre entre deux interventions. Avec un objectif à 20 minutes pour 1 log d’abattement particulaire dans une zone à risque 2, cette échelle de temps peut entrer en conflit avec la vitesse de rotation des patients dans le cabinet. Par ailleurs, la difficulté à maîtriser la contamination environnementale adjacente, associée à des entrées et sorties potentiellement fréquentes, doit inviter à la prudence quant à ce paramètre pour limiter les effets des pics de pollution (intégration de risque en amplitude et durée). La zone à risque (ZAR) 3 intermédiaire constitue déjà le niveau de performance cible attendu dans la grande majorité des salles d’opération, avec l’atteinte d’une classe de propreté particulaire ISO 7 recommandée par la SF2H pour les blocs polyvalents. Il s’agirait donc d’une approche conservatrice par rapport aux pratiques des secteurs opératoires conventionnels. La cinétique d’élimination des particules de 10 minutes pour 1 log associée au taux de brassage augmenté par rapport au risque 2 apporte par ailleurs plus de robustesse au système au regard de la contamination périphérique et des fréquences de rupture d’enceinte. Si les systèmes de traitement d’air sont nécessairement plus puissants en capacité de débit que le risque inférieur, le régime d’écoulement en flux turbulent, majoritairement mis en œuvre, reste plus simple et compact que des installations assurant un flux unidirectionnel sur une grande surface utile.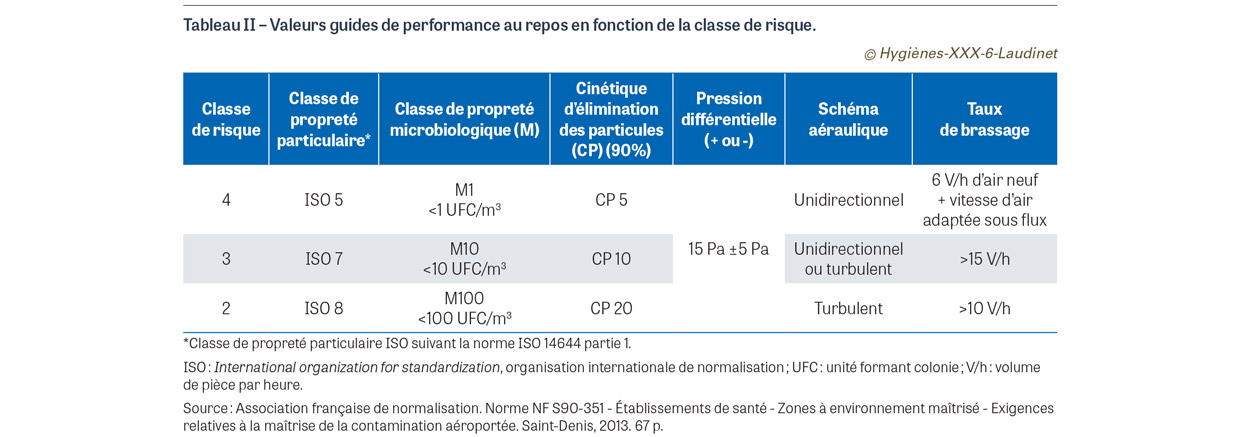
Mise en pression positive de la zone opératoire, une nécessité ?
Enfin, de manière transverse, doit se poser la question du niveau de pression différentielle du local. Assurer une surpression dans la zone opératoire protégée vis-à-vis des locaux périphériques, tel que recommandé par défaut pour les différentes classes de risque de la norme, constitue un enjeu technique et budgétaire particulier dans le contexte du cabinet. Afin d’établir la pression positive différentielle recommandée de +15 Pa, il est nécessaire d’apporter de l’air neuf extérieur au local, idéalement conditionné en température s’il vient de l’extérieur du bâtiment, au détriment d’un air recyclé local plus simple à mettre en œuvre, et de maîtriser, à haut niveau, l’étanchéité de l’enceinte de la zone opératoire (cloisons étanches, portes à faible taux de fuite, huisseries de fenêtre très jointives, etc.). Ces dispositions complexes et, par essence, coûteuses sont à envisager en considérant le niveau de risque environnemental potentiellement plus faible de l’OBS, la fréquence plus élevée des flux de personnes entrant et sortant qui occasionnent de toute façon des infiltrations fréquentes, et la plus grande contrainte spatiale de locaux exigus freinant voire prohibant la mise en œuvre de sas d’accès qui potentialisent l’effet protecteur des cascades de pression lors des ruptures d’enceinte (effet tampon sur l’intensité des infiltrations). Une solution pourrait être de favoriser au maximum un taux de brassage haut en recyclage pour avoir la meilleure cinétique possible, donc un impact moyen plus significatif sur l’aérocontamination par rapport à l’effet protecteur d’une pression positive mise en péril trop fréquemment pour la pratique de ville. Dès lors, si une disposition dérogatoire s’appliquant à la mise en pression du local est dûment justifiée par l’analyse des risques, les systèmes de traitement d’air peuvent être installés de la plus simple manière en recyclage intégral de l’air dans le local. À cet effet, l’utilisation d’armoires et de purificateurs d’air mobiles autonomes pourra être envisagée à condition de vérifier leur capacité à atteindre les autres paramètres cibles de performance (débit et taux de brassage atteint en vue d’atteindre la classe ISO et la cinétique visées notamment). Par ailleurs, il conviendra de vérifier l’adéquation de ces fournitures avec les préconisations connexes spécifiées par la norme : filtration terminale HEPA4 d’efficacité minimale H14 (risque 3 et 4), ou E10 (risque 2) ; niveau de pression acoustique d’ensemble compatible avec le calme requis pour la pratique chirurgicale dans le contexte du cabinet (pour référence, ≤48 dB(A) préconisé en salle d’opération conventionnelle) ; et schéma aéraulique turbulent privilégié n’occasionnant pas d’inconfort thermique pour les occupants, maintenant des vitesses résiduelles faibles dans la zone opératoire et limitant au maximum les zones mortes faiblement traitées dans le volume.
Solutions graduées de traitement de l’air
Des solutions de traitement d’air adaptables à un usage en OBS sont disponibles sur le marché. Un panel de solutions graduées pourra donc être envisagé à partir d’équipements mobiles de traitement d’air et d’un éventuel aménagement modulaire de l’environnement (Figure 1). Dans le premier niveau de sécurisation de la qualité de l’air (A), un purificateur autonome simple est positionné directement dans le local accueillant la zone ou l’espace opératoire protégé. Le modèle d’appareil est sélectionné en fonction du volume du local, des contraintes d’implantation et des objectifs cibles de performance ZAR 2 ou ZAR 3 moyennant une dérogation sur la pression positive. Le deuxième niveau de sécurisation (B) voit le purificateur autonome utilisé contre une cloison permettant, par raccordement à travers celle-ci, l’apport d’un air périphérique filtré par l’appareil pour assurer une mise en pression positive du local en sus des autres paramètres de performance. Si disponible, un asservissement de la ventilation du purificateur à une mesure de la pression établie dans le local permet une meilleure maîtrise de cet effet barrière. Le troisième niveau de sécurisation (C) reprend le principe précédent avec l’adjonction d’une cloison modulaire de séparation, de qualité « salle propre » et dotée d’une porte à débit de fuite contrôlé. Ce cloisonnement permet de créer une séparation physique de la zone opératoire en renforçant l’étanchéité d’enceinte de celle-ci pour faciliter sa mise en pression. De plus, la zone extérieure nouvellement délimitée peut servir de sas d’accès ou de stockage de matériel avec une qualité d’air améliorée de proche en proche par l’exfiltration d’air propre du local opératoire. Le quatrième niveau de sécurisation (D) est assuré par un mini-environnement complet, avec toutes les cloisons périmétriques et le plafond en panneaux « salle propre ». La zone opératoire présente un niveau maximal d’asepsie. Au-delà du contrôle optimal de la pression positive, l’atteinte des critères de performance ZAR 4 (ISO 5, cinétique <5 min, <1 UFC/m3 au repos5) est rendue possible en régime d’écoulement turbulent par la combinaison d’un taux de brassage élevé assuré dans le volume, et des propriétés non émissives et à faible rétention des surfaces constitutives.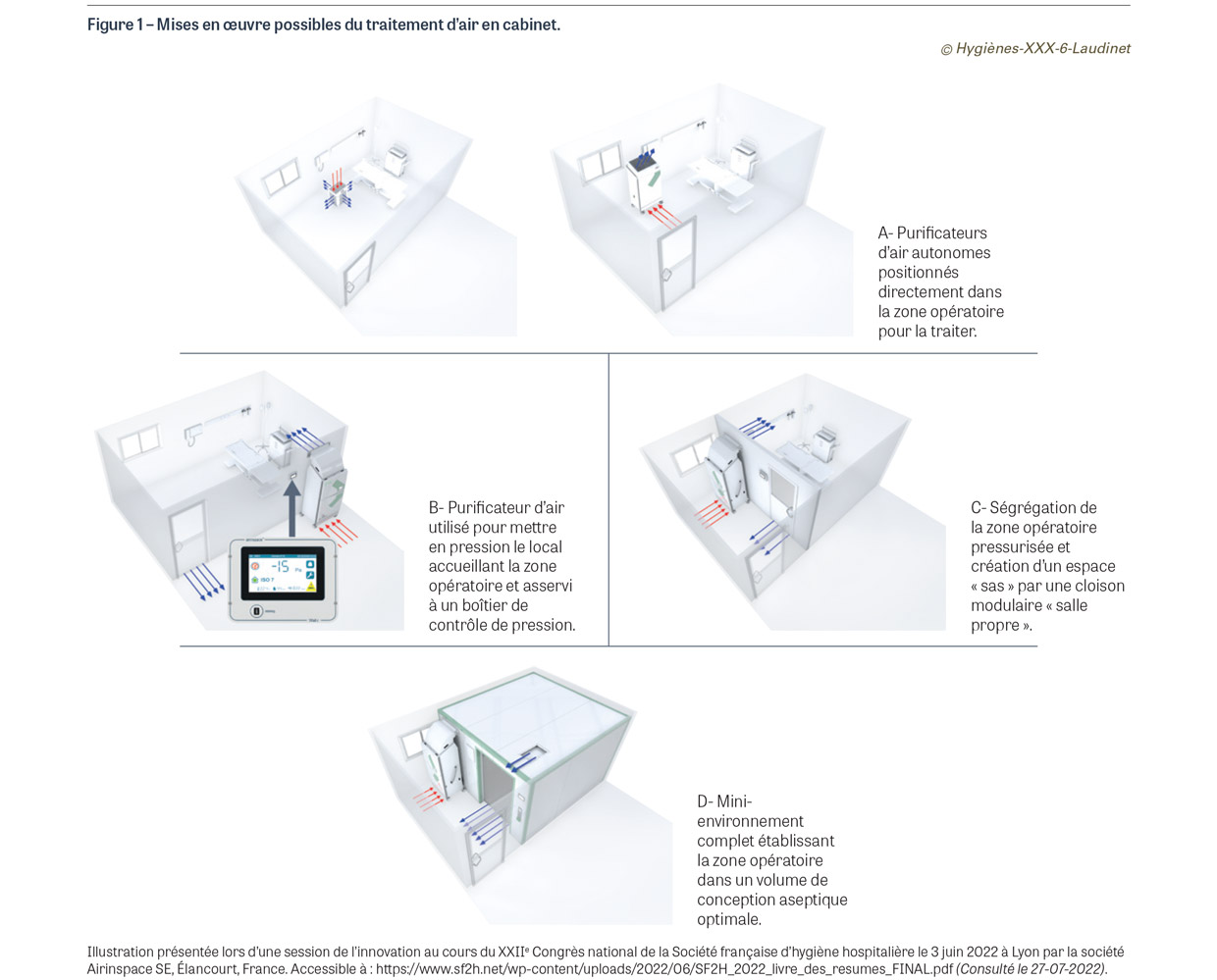
Conclusion
Avec un parcours chirurgical ambulatoire intégré aux établissements de santé déjà très développé et un retard majeur dans le développement de centres indépendants par rapport aux autres pays ayant dépassé les 70% de taux de chirurgie ambulatoire, l’offre française devra se reposer pour partie sur la chirurgie en cabinet pour converger vers le taux ultime de 80% anticipé par différents modèles internationaux. Il reviendra donc rapidement aux autorités de tutelle et aux sociétés savantes concernées de confirmer et de compléter les actes éligibles à ce mode de prise en charge par spécialité, ainsi bien sûr que les critères relatifs aux profils de patients à respecter. En ce qui concerne le niveau d’environnement technique requis, plusieurs outils documentaires sont d’ores et déjà à disposition des parties prenantes qui réaliseront les analyses de risque spécifiques à cette modalité chirurgicale. Parmi les nombreux enjeux de ces projets, le niveau de maîtrise de la qualité de l’air sera à considérer avec attention et nous espérons que notre propos aura été éclairant. Des solutions sont en tout cas disponibles qui pourront satisfaire graduellement aux exigences de maîtrise des risques qui en découleront.
Notes :
1- Coronavirus disease 2019, maladie à coronavirus 2019.
2- American Society of Anesthesiologists, score de la société américaine des anesthésistes exprimant l’état de santé pré-opératoire d’un patient.
3- Le principe de la méthode de Delphes (Delphi en anglais) est que des prévisions réalisées par un groupe d’experts structuré sont généralement plus fiables que celles faites par des groupes non structurés ou des individus (d’après Wikipédia).
4- High-efficiency particulate air : [Filtration] particulaire de l'air à haute efficacité.
5- UFC : unité formant colonie.