Introduction
L’accès vasculaire est essentiel en milieu hospitalier. Parmi les dispositifs disponibles, les midlines (cathéters veineux insérés par voie périphérique de longue durée) sont indiqués pour les traitements supérieurs à sept jours par des médicaments compatibles avec une voie périphérique. Ils permettent de préserver le capital veineux et d’éviter les ponctions répétées, source d’inconfort pour le patient [1]. Considérés comme une solution sécurisée [2,3], les midlines ne sont cependant pas exempts de complications : thrombose, infection, migration, etc. [4]. Les bactériémies liées aux cathéters représentent un risque majeur car elles peuvent entraîner des complications graves. Les complications thrombo-emboliques sont également préoccupantes, avec un risque de syndrome post-thrombotique ou d’embolie pulmonaire [5]. Au centre hospitalier du Mans (CHM), le recours aux midlines a été multiplié par cinq entre 2019 et 2024, pour atteindre 1 100 poses annuelles réalisées par les infirmiers anesthésistes diplômés d’État (Iade) de l’unité d’accès vasculaire (UAV). Parallèlement, 165 professionnels ont été formés aux gestes de manipulation et aux soins de pansement de ces dispositifs, lors de sessions de formation d’une demi-journée coanimées par un infirmier hygiéniste de l’équipe de prévention du risque infectieux (Épri) et un Iade de l’UAV. En 2023, une hausse inquiétante du nombre de bactériémies a été observée, jusqu’à un taux dix fois supérieur à la médiane nationale relevée par la mission de surveillance et prévention des infections associées aux dispositifs invasifs (Spiadi) : 0,156/1 000 journées d’hospitalisation (JH) dans les services de médecine pour une moyenne nationale de 0,014/1 000 JH [6]. Un plan d’action a été lancé en partenariat avec l’Épri, combinant un suivi épidémiologique, des observations standardisées, des immersions dans les services et des formations ciblées. L’objectif principal de cette étude était d’évaluer l’impact d’un ensemble de mesures d’évaluation et de formation sur le risque de complications associées aux midlines avec prolongateur intégré.
Méthode
L’étude observationnelle du suivi continu des complications liées aux midlines avec prolongateur intégré a été menée du 1er janvier au 31 mai 2024 dans un centre hospitalier de médecine, chirurgie, obstétrique (MCO) de 1 600 lits. Elle repose sur l’analyse de données prospectives recueillies à partir du dossier patient informatisé par le praticien de l’Épri. Ont été inclus les patients adultes hospitalisés en médecine, chirurgie, hématologie ou cancérologie ayant bénéficié d’une pose de midline par l’équipe de l’UAV et d’un retrait dans l’établissement. Les poses en réanimation adulte et pédiatrique ont été exclues. Le recueil comportait deux parties : une partie administrative indiquant pour chaque patient l’âge, le sexe, les principales caractéristiques de son séjour et son devenir, et une partie clinique documentant les dates de pose, le diamètre des midlines, l’indication de pose et l’ensemble des complications survenant après la pose : bactériémie, thrombose, occlusion, arrachage, infection locale avec œdème, hématome et saignement. Pour les infections locales, les critères diagnostiques étaient la présence d’une rougeur ou de pus au point d’insertion. Pour la définition des bactériémies, deux critères diagnostiques ont été retenus : des hémocultures périphérique et centrale positives avec le même germe, avec un délai de positivité des hémocultures périphériques supérieur à deux heures comparativement au délai de positivité des hémocultures centrales ou, en l’absence d’hémocultures différentielles, une hémoculture positive avec présence de signes cliniques ou biologiques avec mise en place d’une antibiothérapie adaptée d’au moins cinq jours. Les biais ont été limités par une validation collégiale des cas de bactériémie suspectée, discutée avec les médecins référents. Les thromboses ont été systématiquement identifiées par écho-doppler. En raison de leurs conséquences en termes de morbi-mortalité, de durée de séjour et de dépenses liées aux soins, nous avons retenu les thromboses et les bactériémies comme événements majeurs. Aucun calcul de taille d’échantillon préalable n’a été effectué : l’analyse a porté sur l’ensemble des midlines posés et retirés durant l’hospitalisation par l’UAV pendant la période étudiée. Les résultats ont été présentés en valeurs absolues, pourcentages et taux d’incidence pour 1 000 jours sous cathéter. L’évolution des taux globaux de complications et de bactériémies a été décrite. Les analyses descriptives ont été réalisées sous Excel® (Microsoft Corporation, Redmond, WA, États-Unis). La comparaison des proportions a été effectuée à l’aide du test exact de Fisher. Aucune imputation des données manquantes n’a été réalisée. Le suivi continu des complications a été complété par des observations des pratiques de pose des midlines. Elles ont été réalisées par deux professionnels de l’Épri, à l’aide du module Observa4 de la surveillance Spiadi (centre d’appui pour la prévention des infections associées aux soins Centre-Val de Loire, Tours, France), du 21 décembre 2023 au 20 mars 2024. Elles visaient à évaluer la conformité de l’hygiène de l’opérateur (tenue, désinfection chirurgicale des mains et port de gants stériles), la qualité de l’hygiène du patient (tenue, masque chirurgical et coiffe) et la préparation cutanée juste avant l’insertion du cathéter (peau propre ou nettoyée en cas de souillures visibles, utilisation d’un applicateur ou de compresses stériles pour appliquer l’antiseptique, utilisation de chlorhexidine alcoolique à 2% et respect du séchage spontané de l’antiseptique). Le recours à l’échoguidage était également observé.
Résultats
Complications relevées
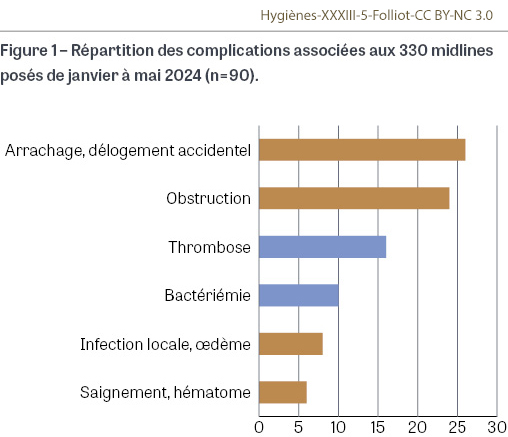
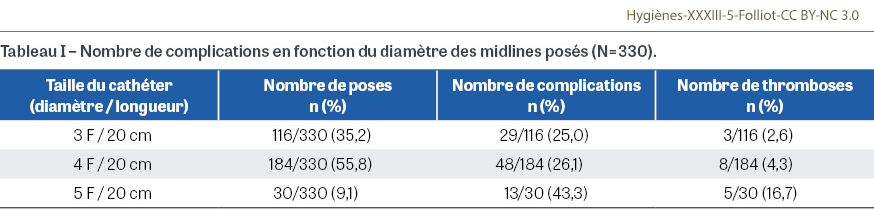
Entre janvier et mai 2024, 423 midlines avec prolongateur intégré ont été posés. Parmi eux, 330 ont fait l’objet d’un suivi complet jusqu’à leur retrait, chez 269 patients hospitalisés. L’âge moyen des patients était de 72 ans (extrêmes : 18 et 97 ans) avec un âge médian de 76 ans. Le ratio hommes/femmes était de 0,88 (127/142). Les patients étaient hospitalisés en médecine (n=221/330), en chirurgie (n=61), en gériatrie (n=29), en cancérologie (n=12), en obstétrique (n=5) et en réanimation (n=2). La durée moyenne de maintien était de douze jours (min=0 ; max=62), représentant un total de 3 728 jours-cathéter. Un tiers des midlines ont été retirés avant le septième jour. Au total, 90 complications ont été recensées sur les 330 midlines suivis, soit une fréquence de 27,3% (Figure 1). L’incidence globale des complications était de 24,1/1 000 jours-cathéter. Les complications observées ont été réparties selon leur gravité. Les événements majeurs incluaient 16 thromboses (4,29/1 000 jours-cathéter), et 10 bactériémies (2,68/1 000 jours-cathéter). Les événements mineurs comprenaient 26 délogements accidentels ou arrachages (6,97/1 000 jours-cathéter), 24 obstructions (6,43/1 000 jours-cathéter), 8 infections locales ou œdèmes (2,14/1 000 jours-cathéter), et 6 saignements ou extravasations (1,60/1 000 jours-cathéter). Plus de la moitié (n=40/64) des complications mineures survenait précocement, avant le septième jour de maintien du dispositif. Parmi les 26 cas d’arrachage ou de délogement, le délai médian de survenue était de trois jours. Les complications mineures représentaient 71,1% (n=64/90) des événements rapportés, tandis que les complications majeures en constituaient 28,9% (n=26/90). Le taux d’incidence des bactériémies était de 2,68/1 000 jours-cathéter, avec un délai médian de survenue de dix jours après la pose. Les micro-organismes associés aux bactériémies étaient des staphylocoques dans 70% des cas (7/10) dont un seul Staphylococcus aureus résistant à la méticilline. Les autres micro-organismes étaient des entérobactéries, Enterobacter hormaechei (1/10) et Escherichia coli (1/10), et un Acinetobacter lactucae (1/10). Les complications observées ne sont pas homogènes en fonction du diamètre du cathéter posé. Les cathéters de 5 frenchs (F) présentaient un taux de complications de 43,3% (n=13/30), contre 26,1% (n=48/184) pour les 4 F et 25,0% (n=29/116) pour les 3 F (Tableau I). L’utilisation de cathéters de calibre 5 F était significativement associée à un risque accru de thrombose (risque relatif [RR] : 4,55 ; intervalle de confiance à 95% [IC95] [1,48-13,97] ; p<0,05 selon le test de Fisher).
Observation des pratiques de pose
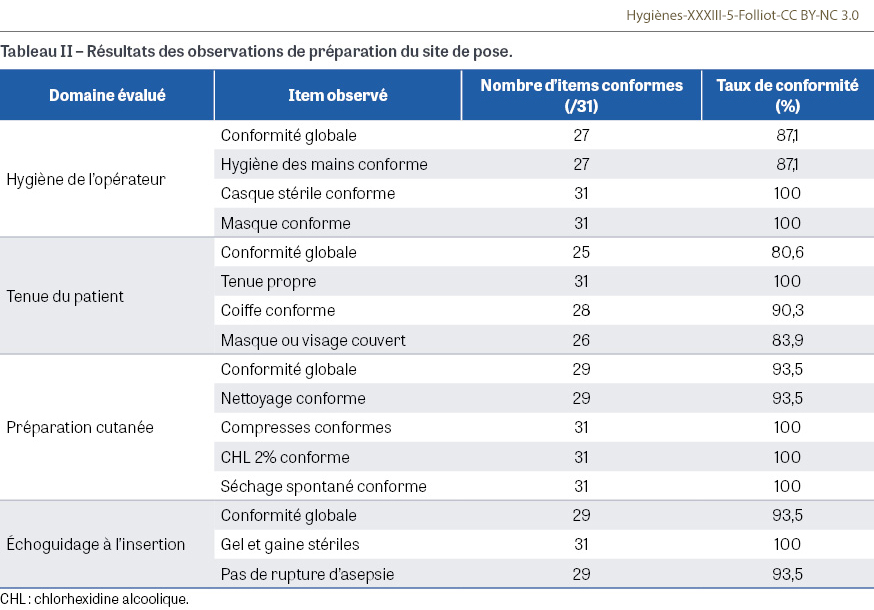
Il a été observé 31 poses de midline réalisées par 11 Iade différents. Parmi les éléments évalués, une conformité globale de 87,1% (n=27) a été constatée pour les critères liés à l’hygiène de l’opérateur, comprenant la tenue, la désinfection chirurgicale des mains et le port de gants stériles. Concernant la tenue du patient (port de masque et de coiffe), le taux de conformité global était de 80,6% (n=25). Pour certaines étapes techniques, notamment la préparation cutanée par solution alcoolique de chlorhexidine à 2% et l’utilisation de l’échoguidage avec emploi de gel et d’une gaine stérile, la conformité était de 100%. Les autres items observés, tels que l’usage de compresses stériles et le respect de l’asepsie durant le geste opératoire, présentaient des taux de conformité ≥93,5% (Tableau II).
Accompagnement pédagogique
La fréquence des formations a été portée à une session mensuelle, permettant à douze infirmiers diplômés d’État du CHM de renforcer leurs compétences en manipulation et réfection de pansement. Ces sessions ont été complétées par des formations courtes (« quick formations ») déployées in situ dans les services de médecine et de chirurgie. Dans le cadre de notre bulletin mensuel d’information en hygiène, l’édition de mars 2024 a mis l’accent sur un rappel des protocoles opératoires, et des supports pédagogiques numériques, accessibles via des codes QR1, ont été développés afin d’améliorer l’accessibilité et l’appropriation des bonnes pratiques (Encadré). Enfin, des seringues stériles Luer-lock préremplies de sérum physiologique (NaCl 0,9%) ont été mises à disposition dès le mois de février, pour faciliter le rinçage pulsé.
Encadré – Accès à la vidéo sur la réfection de pansement et la manipulation du dispositif

Centre hospitalier (CH) du Mans. Unité d’abord vasculaire (UAV) : réfection de pansement et manipulation du dispositif [Vidéo]. Le Mans: CH; 2024. 4 min 13 s. Accessible à : https://youtu.be/PS4s2FSErIk?si=KBvp_GUMX9KmAbme (Consulté le 13-10-2025).
Résultat des actions engagées
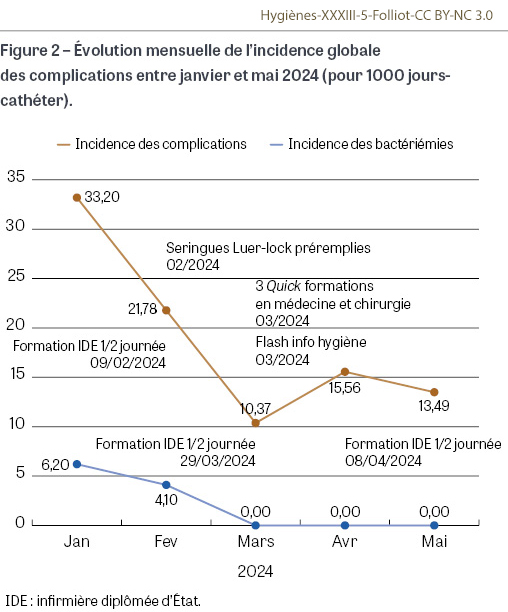
Entre janvier et mai 2024, le taux global de complications est passé de 39% à 21%. Le taux de bactériémies est passé de 6,20% en janvier à zéro en mars, avril et mai. La diminution de l’incidence globale des complications entre le début et la fin de la période est statistiquement significative (RR : 2,7 ; IC95 [1,31-5,81] ; p<0,05) (Figure 2).
Discussion
L’étude a mis en évidence un taux de bactériémies liées aux midlines de 2,68/1 000 jours-cathéter, supérieur aux moyennes rapportées dans les méta-analyses de Fabiani et al. [7] et de Tripathi et al. [8]. Ces résultats, confirmés par les données 2023 de la Spiadi plaçant l’établissement comme « outlier » (hors de la norme), ont conduit à une réévaluation des pratiques de soins post-pose, notamment en matière de manipulation et de réfection des pansements. La majorité des germes identifiés étaient des staphylocoques (70%), avec une survenue des infections dans 80% des cas après le septième jour, pointant vers des déficiences dans l’asepsie au-delà de la pose initiale. Les thromboses symptomatiques représentaient 4,29/1 000 jours-cathéter, en accord avec les valeurs hautes de la littérature (jusqu’à 5,3 selon Bahl et al. [9]). Un lien significatif a été observé entre le calibre des cathéters (5 F) et la survenue de thromboses. Cette différence était statistiquement significative (RR : 4,55 ; IC95 [1,48 ; 13,97] ; p<0,05), suggérant une association entre le diamètre du cathéter et la survenue de cet événement. Cette association est retrouvée dans d’autres études suggérant de privilégier les cathéters de plus petit diamètre afin de réduire le risque de thrombose [10]. Toutefois, les résultats de notre étude restent à interpréter avec prudence en raison de l’absence d’ajustement sur les facteurs de confusion cliniques (comorbidités, état d’hypercoagulabilité, antécédents, etc.). Les complications dites « mineures » (obstruction, délogement, arrachage) étaient également fréquentes, avec une incidence variant entre 1,60 et 6,97 pour 1 000 jours-cathéter. Plus de la moitié survenait avant le septième jour, réduisant ainsi la durée d’utilisation effective des dispositifs. Les arrachages et délogements accidentels concernaient 7% des midlines, avec un délai médian de trois jours. Leur incidence (6,97/1 000 jours-cathéter) était nettement supérieure à celle rapportée par Fabiani et al. (1,7/1 000 jours-cathéter) [7]. L’incidence élevée des obstructions (6,44/1 000 jours-cathéter) a mis en évidence des pratiques inappropriées, notamment un rinçage pulsé non conforme et une disponibilité inégale des seringues Luer-lock. En réponse, des mesures correctives ont été mises en place incluant des dotations matérielles et des formations ciblées des équipes. Les observations de pose ont montré une bonne conformité aux protocoles d’hygiène chez les Iade, avec des taux de conformité supérieurs aux moyennes nationales pour l’hygiène des mains (87% vs 33% au niveau national mesuré par la Spiadi) et pour la préparation cutanée (94% vs 62%) [11]. Toutefois, les immersions dans les services de soins ont révélé plusieurs pratiques post-pose à améliorer : non-respect du séchage antiseptique, superposition de pansements, mauvaise gestion des valves. Aucun lien direct n’a été établi entre ces écarts et les infections recensées.
L’étude comporte plusieurs limites : exclusion des midlines posés en réanimation, en pédiatrie ou sortis à domicile ou dans un autre établissement, absence d’analyse des facteurs de risque individuels, et design observationnel non randomisé limitant l’établissement de relations causales. Néanmoins, le recueil prospectif, l’homogénéité des critères d’analyse et l’implication conjointe de l’UAV et de l’Épri contribuent à la robustesse descriptive des résultats.
Face à ces constats, l’établissement a renforcé la formation, doublé le nombre de sessions en 2024, diffusé des supports numériques (Figure 2), et mis en place des formations courtes ciblées. Le suivi continu des complications reste un axe clé pour ajuster les pratiques, notamment dans les services les plus à risque.
Conclusion
La surveillance conduite entre janvier et mai 2024 a révélé un taux élevé de complications liées aux midlines avec prolongateur intégré, notamment des bactériémies survenant après le septième jour, dépassant les seuils relevés par la Spiadi. Une réponse structurée a été mise en place alliant observations, immersions, formations et outils pédagogiques. Une hausse des thromboses a été notée chez les patients porteurs de midlines de 5 F de diamètre, sans lien de causalité certain. Les mesures prises ont entraîné une baisse rapide des complications, avec un taux nul de bactériémies dès le mois de mars. L’établissement a renforcé en parallèle son offre de formation (sessions doublées, vidéos diffusées via des codes QR, formations courtes ciblées) et poursuit l’analyse continue des complications pour adapter les pratiques afin qu’elles répondent au mieux aux besoins. L’approche interdisciplinaire alliant équipe de prévention du risque infectieux et unité d’accès vasculaire s’est révélée efficace et constitue un modèle à reproduire pour sécuriser l’usage de ces dispositifs.
Note :
1- Quick response, à réponse rapide.