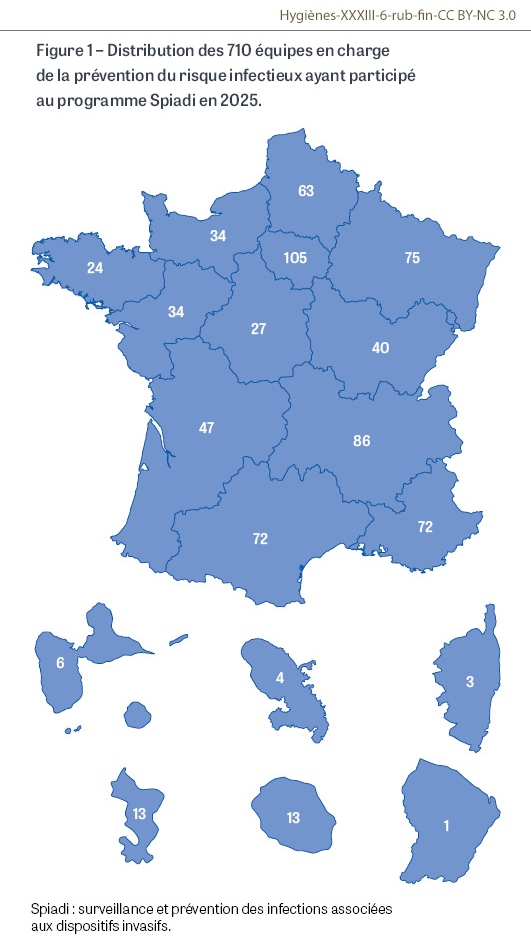
En 2025, 710 équipes de prévention du risque infectieux réparties sur l’ensemble du territoire ont participé au programme de la mission nationale de surveillance et de prévention des infections liées à un dispositif invasif (Spiadi) en surveillant les bactériémies liées à un cathéter ou en évaluant les pratiques de pose des cathéters, de réfection de pansements et de gestion des lignes (Figure 1).
Surveillance
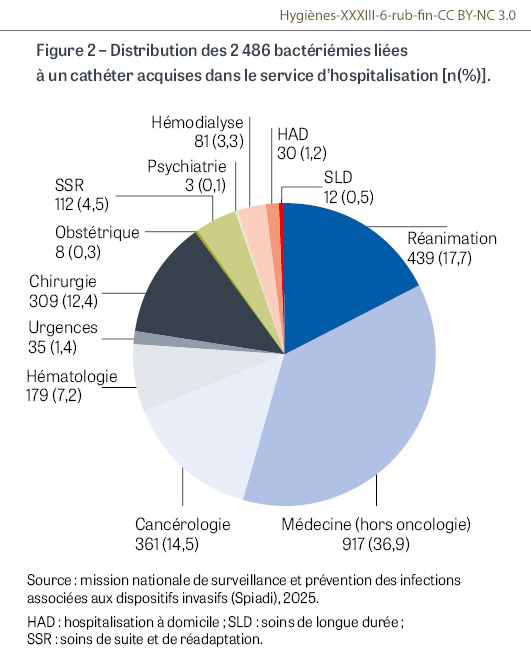
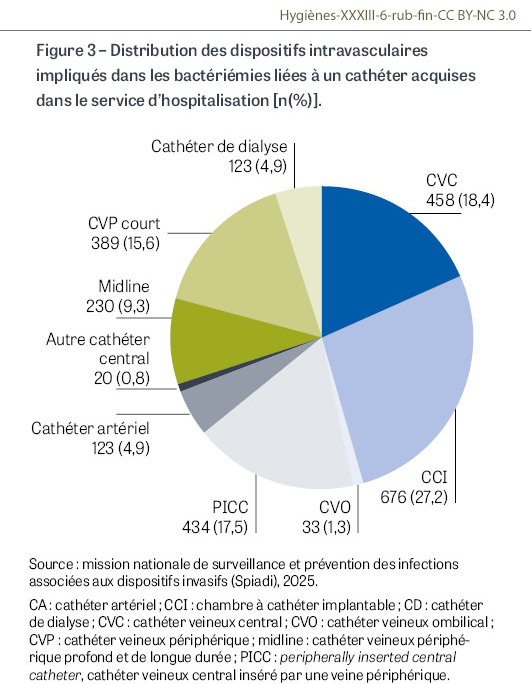
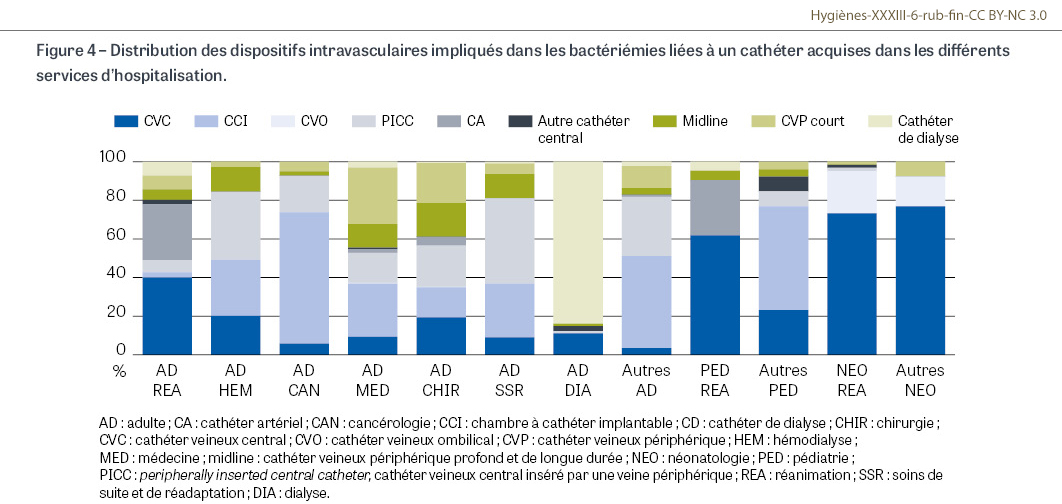
Au total, 632 établissements de santé ont participé et clôturé la campagne de surveillance 2025 (260 services de réanimation, 137 services spécialisés pour la dialyse, 515 services de médecine, 43 d’hématologie, 134 de cancérologie, 297 de chirurgie, 130 de gynécologie-obstétrique, 160 services des urgences, 309 services de soins de suite et de réadaptation [SSR], 118 de soins de longue durée, 66 de psychiatrie et 45 d’hospitalisation à domicile, ainsi que 94 établissements d’hébergement pour personnes âgées dépendantes). Cette année, 9 601 bactériémies associées aux soins ont été documentées, dont 2 973 liées à un cathéter (31,0%), parmi lesquelles 2 486 ont été acquises dans le service d’hospitalisation (83,6%), et 259 au cours de soins prodigués en ville ou à domicile (8,8%). Les bactériémies liées à un cathéter acquises dans le service d’hospitalisation ont été détectées majoritairement dans les services de médecine (917 ; 36,9%), de réanimation (439 ; 17,7%) et de cancérologie (361 ; 14,5%) (Figure 2). Les dispositifs les plus impliqués sont les cathéters centraux (1 744 ; 70,2%), suivis des cathéters veineux périphériques (CVP) courts (389 ; 15,6%) et des midlines (230 ; 9,3%) (Figure 3). Considérant l’ensemble des services participants, PICC1 et midlines ont été impliqués dans 664 bactériémies liées à un cathéter acquises dans le service d’hospitalisation (26,7%) ; cette proportion est plus élevée dans les services de SSR (63 ; 56,8%), d’hématologie (86 ; 48,0%) et de chirurgie (120 ; 38,8%) (Figure 4).
Incidence des bactériémies
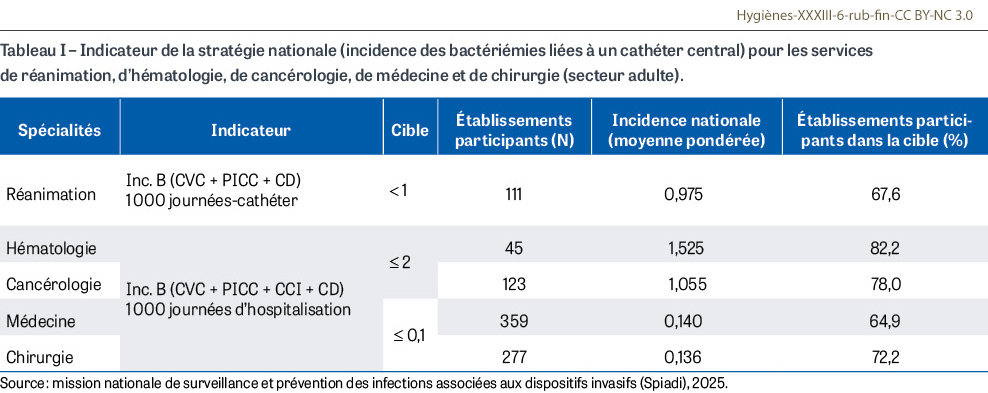
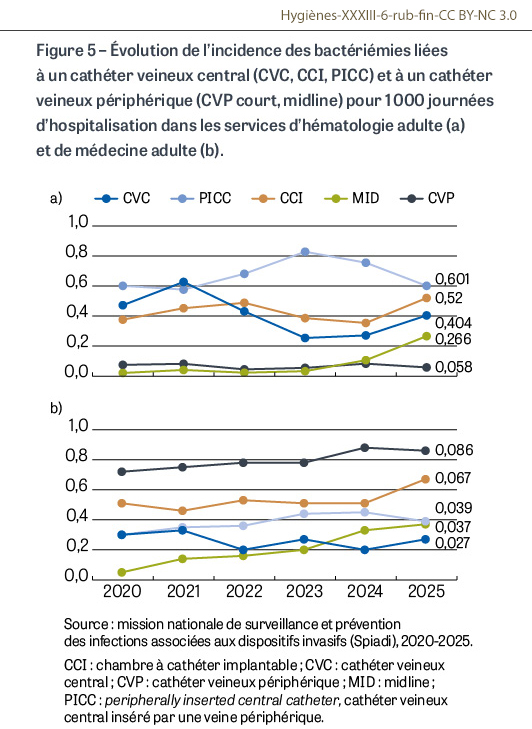
Les données d’incidence des bactériémies liées à un cathéter central (indicateur de la stratégie nationale 2022-2027 [1]) montrent que 70,0% des services participants sont dans la cible nationale (75 des 111 services de réanimation, 37 des 45 services d’hématologie, 96 des 123 services de cancérologie, 233 des 359 services de médecine et 200 des 277 services de chirurgie) (Tableau I). Pour la période 2020-2025 et en dehors des évolutions en lien avec la pandémie de Covid-192, les taux d’incidence des bactériémies liées à un cathéter central ne montrent pas d’évolution significative, à l’exception de l’incidence des bactériémies liées à un PICC pour les services de chirurgie (0,032 bactériémie pour 1 000 journées d’hospitalisation [JH] en 2020 vs 0,054 en 2025 ; +69% ; p=0,001), et de la progression de l’incidence des bactériémies liées à un midline qui n’est plus limitée aux services de médecine (0,005 vs 0,037 ; p<0,001) mais s’étend aux services d’hématologie (0,021 bactériémie/1 000 JH en 2020 vs 0,266 en 2025 ; p=0,016), de cancérologie (0,010 vs 0,029 ; p=0,041), de chirurgie (0,004 vs 0,046 ; p<0,001) et de SSR (0,002 vs 0,009 ; p=0,026) (Figure 5). L’incidence des midlines progresse aussi dans les services de réanimation adulte, mais de façon non significative (0,013 vs 0,068 ; p=0,495). Concernant les bactériémies liées à un CVP court, 87,5% des établissements participants sont dans la cible nationale (0,1 bactériémie liée à un CVP court/1 000 JH).
Bactériémies liées à un midline
En 2025, 230 bactériémies liées à un midline ont été acquises dans le service d’hospitalisation. Les patients concernés sont âgés de 70 ans (âge médian) et présentent un indice pondéral calculé à 26 (34 données manquantes). Ce sont le plus souvent des hommes (121 ; 52,6%), immunodéprimés dans 65 cas (29,3% ; 8 données manquantes) et présentant un cancer évolutif dans 92 cas (42,0% ; 11 données manquantes). Ces patients sont décédés dans les sept jours suivant le début des signes infectieux dans 20 cas (8,8% ; 4 données manquantes). Le midline était le plus souvent inséré au niveau d’un membre supérieur (186 ; 86,1% ; 14 données manquantes). Dans 90,9% des cas, le dispositif présentait un prolongateur intégré (190 ; 21 données manquantes). Le délai médian entre la date de pose du cathéter et la survenue des premiers signes infectieux est de douze jours, et 70,0% des bactériémies sont survenues au-delà de sept jours après la pose du cathéter. Le midline a été retiré dans 94,6% des cas (8 données manquantes). Les micro-organismes impliqués dans les bactériémies liées à un midline étaient majoritairement des staphylocoques (63,0% ; 35 Staphylococcus aureus, 110 staphylocoques à coagulase négative), des Enterobacterales (50 ; 21,7%), Pseudomonas aeruginosa (17 ; 7,4%), des entérocoques (17 ; 7,4%) et Candida (21 ; 9,1%). Parmi les 35 bactériémies impliquant S. aureus, une a été associée à une souche résistante à la méticilline (2,9%). Parmi les 50 bactériémies impliquant une bactérie de l’ordre des Enterobacterales, 19 ont été associées à une Enterobacterale de sensibilité intermédiaire ou résistante aux céphalosporines de troisième génération (38,8% ; 1 donnée manquante), dont une produisant une carbapénémase codée par blaNDM3. Enfin, parmi les 17 bactériémies impliquant P. aeruginosa, une a été associée à une souche résistante aux carbapénèmes (5,9%). Au total, 21 des 230 bactériémies liées à un midline ont été associées à une bactérie multirésistante aux antibiotiques (BMR) ou à une bactérie hautement résistante aux antibiotiques émergente (BHRe) (9,1%).
Les autres faits marquants de la campagne de surveillance 2025 font l’objet d’une présentation sous forme de diaporama téléchargeable sur le site de la Spiadi4 et seront disponibles dans le rapport national complet début 2026.
Évaluation des pratiques
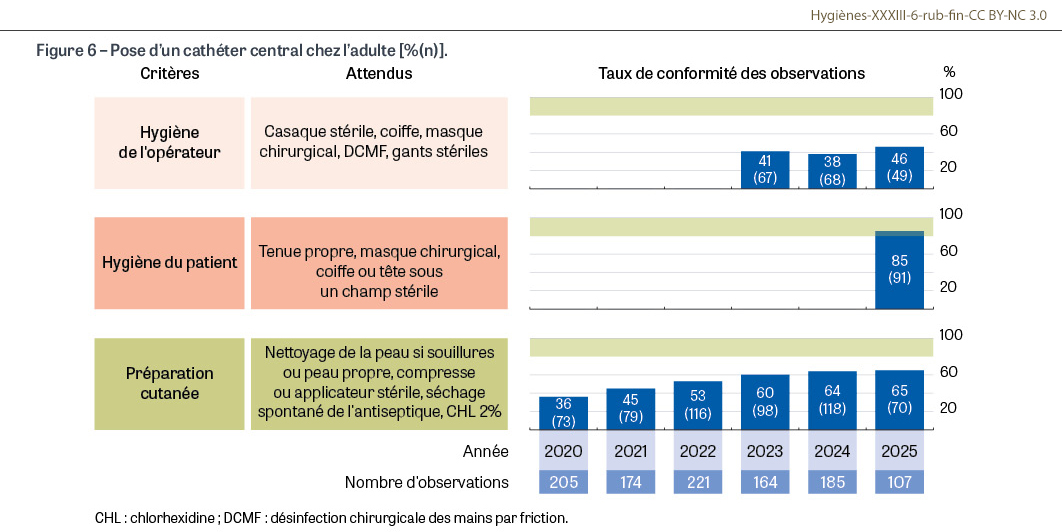
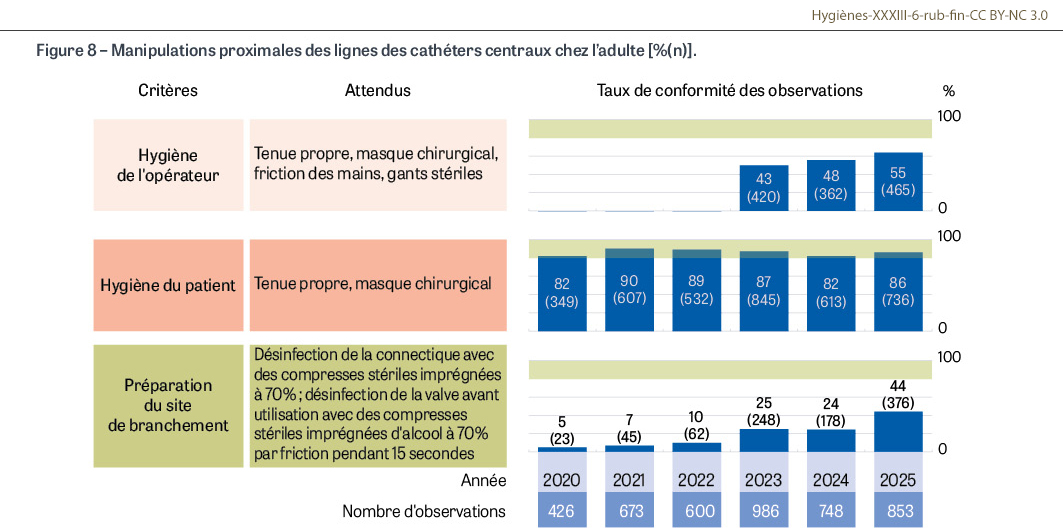
Au total, 331 établissements de santé ont réalisé des observations de pratiques en 2025 avec le protocole Observa4. Ont été documentées 2 839 poses de cathéter, 683 poses d’aiguille sur chambre à cathéter implantable (CCI), 2 984 manipulations de lignes dont 933 manipulations proximales d’une ligne associée à un cathéter central, et 781 réfections d’un pansement d’un cathéter veineux central (CVC). Les indicateurs de la stratégie nationale 2022-2027 montrent une amélioration des pratiques. Concernant la pose d’un cathéter central (CVC, PICC, cathéter de dialyse), les taux de conformité pour l’hygiène de l’opérateur, pour l’hygiène du patient et pour la préparation cutanée sont respectivement 46%, 85% et 65% en 2025. La conformité de la préparation cutanée s’améliore depuis 2020 (36% en 2020 vs 65% en 2025 ; p<0,001). L’indicateur est fortement dégradé par le taux de conformité insuffisant de la désinfection chirurgicale des mains par friction attendu avant l’enfilage des gants stériles (Figure 6). Concernant la pose d’un cathéter veineux périphérique court ou d’un midline sans prolongateur intégré chez l’adulte, les taux de conformité pour l’hygiène de l’opérateur et pour la préparation cutanée sont respectivement 31% et 64% en 2025. La conformité de l’hygiène de l’opérateur et celle de la préparation cutanée s’améliorent depuis 2020 (p<0,001). Ici, à nouveau, le taux de conformité des deux frictions attendues (la première avant de commencer le soin et la deuxième, juste avant l’insertion du cathéter) est insuffisant (Figure 7). Concernant les manipulations proximales des lignes des cathéters centraux (CVC, PICC, cathéters de dialyse et CCI), les taux de conformité pour l’hygiène de l’opérateur, pour l’hygiène du patient et pour la préparation du site de branchement sont respectivement 55%, 86% et 44% en 2025. Même s’ils restent encore éloignés de la valeur cible (80%), les taux de conformité pour l’hygiène de l’opérateur et pour la préparation du site de branchement s’améliorent depuis 2020 (p<0,001) (Figure 8).

Focus midlines
Compte tenu de la progression de l’incidence des bactériémies liées à un midline avec prolongateur intégré, nous avons attentivement analysé les pratiques concernant la pose de ces cathéters, la réfection des pansements et les manipulations proximales des lignes associées aux midlines (campagnes 2024-2025). Rappelons que, pour ces cathéters périphériques, utilisés pendant plus d’une semaine, les recommandations de la Société française d’hygiène hospitalière (SF2H) en vigueur (2019) stipulent qu’ils doivent être posés comme des cathéters centraux, que la réfection des pansements doit être effectuée comme celle des cathéters centraux, et que les manipulations proximales des lignes associées à ces cathéters doivent être faites selon les règles appliquées aujourd’hui pour les cathéters centraux. L’observation de 152 poses de midline avec prolongateur intégré et de 292 poses de cathéter central montre des taux de conformité semblables pour l’hygiène de l’opérateur (39,5% pour les midlines vs 40% pour les cathéters centraux) et pour la préparation cutanée (57% pour les midlines vs 64% pour les cathéters centraux). Le taux de conformité de l’hygiène du patient est inférieur pour les midlines (70% vs 82,5% pour les cathéters centraux ; p<0,001), en raison du moindre respect du port du masque (77% pour les midlines vs 90% pour les cathéters centraux). L’observation de la réfection de pansement de 189 midlines avec prolongateur intégré et de 680 cathéters centraux montre des taux de conformité semblables pour l’hygiène de l’opérateur (24,8% pour les midlines vs 29,1% pour les cathéters centraux), l’hygiène du patient (88,9% pour les midlines vs 90,4% pour les cathéters centraux) et la préparation cutanée (73,5% pour les midlines vs 69,1% pour les cathéters centraux). Deux critères donnent néanmoins des résultats différents : le port de la coiffe par le professionnel, significativement moins observé pour les midlines (65,1%) que pour les cathéters centraux (76,1% ; p=0,003), et le taux de conformité de l’hygiène des mains, significativement plus faible pour les midlines (52,4%) que pour les cathéters centraux (66,8% ; p<0,001). L’observation de manipulations proximales des lignes de 91 midlines avec prolongateur intégré et de 882 cathéters centraux montre des taux de conformité inférieurs pour les midlines : 37% pour la conformité de l’hygiène de l’opérateur (vs 41% pour les cathéters centraux ; p=0,310), 70% pour l’hygiène du patient (vs 76% pour les cathéters centraux ; p=0,200), et 26% pour la préparation du site de branchement (vs 37,5% pour les cathéters centraux ; p=0,039). Cette analyse des pratiques montre que les professionnels de santé appliquent des mesures de prévention comparables à celles attendues pour les cathéters centraux. Toutefois, l’application de ces mesures est moins rigoureuse que pour les cathéters centraux, et des efforts de formation tenant compte de ces données doivent être développés pour prévenir la survenue des bactériémies liées aux midlines. L’outil Midline Express est à la disposition des formateurs dans cet objectif.
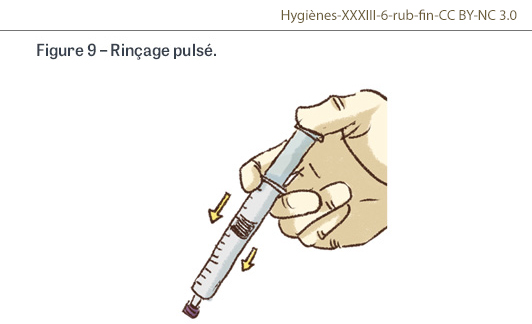
Focus rinçage pulsé
En 2025, le protocole Observa4 a évolué en intégrant l’observation du rinçage pulsé avant et après la manipulation des lignes ou la pose d’aiguille sur CCI, et après la pose des cathéters (Figure 9). L’objectif était de faire un premier état des lieux concernant le respect des opportunités et la conformité des matériels utilisés et de la technique de rinçage à la seringue, et de confronter les pratiques de terrain aux recommandations actuelles [2] (Tableau II). Les principaux résultats de ce premier état des lieux sont les suivants. Pour les cathéters utilisés de façon discontinue, lors des manipulations de ligne des cathéters centraux, un rinçage à la seringue est le plus souvent réalisé comme attendu : avant un branchement dans 96% des cas (281/294), après un débranchement dans 97% des cas (123/127), avant 99% des poses d’aiguille sur CCI (661/668) et après 96% des retraits d’aiguille (47/49). Pour les manipulations des lignes des CVP courts et des midlines, les taux de conformité sont inférieurs, avec un rinçage à la seringue réalisé avant un branchement dans 55% des cas (182/332) et après un débranchement dans 75% des cas (42/56). Les taux de conformité les moins élevés concernent les injections (43% avant [63/148] et 66% après [98/148]), et les prélèvements sanguins (59% avant [16/27], et de 74% après [20/27]). Pour les cathéters utilisés de façon continue, le rinçage après une perfusion médicamenteuse ou une injection est attendu s’il est possible. Il a été observé dans 56% des cas (232/411), soit pour 65% des cathéters centraux et 48% des CVP (p<0,001). Le design des fiches ne nous a pas permis de quantifier les opportunités non respectées, mais le rinçage a été jugé inutile dans 66 cas (37%). Il est vraisemblable que pour au moins une partie de ces cas, le professionnel estime que l’utilisation continue du cathéter permet d’obtenir un rinçage du cathéter. Le matériel utilisé pour le rinçage à la seringue et la technique de rinçage ont été le plus souvent conformes aux recommandations : le rinçage a été réalisé avec une seringue de 10 mL dans 82% des cas (3 031/3 706) ; la seringue était le plus souvent préremplie (2 292 ; 62%) avec une solution de NaCl 0,9% (3 659 ; 99%). Pour la manipulation des lignes, le rinçage a été réalisé par poussées successives dans 81% des cas (1 913/2 359), avec un nombre médian de poussées égal à 3. Après le rinçage, la seringue a été immédiatement éliminée dans 93% des cas (3 445/3 706). Ces résultats doivent inciter les équipes de prévention du risque infectieux à expliquer les enjeux de la réalisation du rinçage pulsé au quotidien.

Études ponctuelles
En 2025, l’équipe Spiadi aidée de Céline Vilsans, psychologue clinicienne présente dans l’équipe pendant six mois, a piloté deux groupes de travail, Success Spiadi et Patient partenaire particulier, et a mené une étude portant sur la prévention des bactériémies liées à un CVP court.
 Success Spiadi : faciliter la participation des établissements au programme
Success Spiadi : faciliter la participation des établissements au programme
Face à l’essoufflement du nombre d’établissements de santé participant au programme de la Spiadi, le groupe de travail Success Spiadi a cherché à identifier les freins à la participation aux trois volets de celui-ci (surveillance, observation des pratiques et formation des professionnels de santé), et les leviers à développer pour faciliter cette participation. Le groupe a rassemblé 58 hygiénistes de 52 établissements de santé. Des entretiens semi-dirigés ont été réalisés avec les hygiénistes de 20 établissements afin de recenser les expériences vécues comme les plus positives, et celles vécues comme négatives.
Concernant la surveillance, l’analyse qualitative des entretiens montre que l’expérience est vécue comme une réussite par 60% des répondants. Les éléments favorisants ou limitants cités par les audités dépendent de l’établissement de santé ou du programme lui-même. Parmi les facteurs motivationnels ont été mentionnés la possibilité de s’appuyer sur des résultats nationaux pour mener son programme localement, le fait de contribuer à la mission nationale, l’ergonomie du site spiadi.fr et la facilité d’utilisation des protocoles et annexes du programme de surveillance. Les facteurs limitants énoncés concernent principalement la difficulté à choisir la modalité de surveillance adaptée, le caractère chronophage des surveillances patient-based5, le manque ou l’indisponibilité de compétences locales pour renseigner les fiches, ou encore la difficulté à analyser ou présenter les résultats, liée à l’expérience professionnelle ou au manque d’expérience pour l’utilisation de l’outil. Les éléments d’ordre organisationnel favorisant la participation (et la limitant quand ils sont absents) sont la qualité du logiciel « patient », la présence d’un laboratoire intégré à l’établissement, et la mise à disposition d’une quotité de temps de secrétariat. Enfin, les hygiénistes interrogés soulignent leurs difficultés à réussir à engager les différents protagonistes dans le volet surveillance : à les intéresser, à créer de l’engagement et à donner du sens à la surveillance.
Pour les observations de pratiques, l’expérience est très largement vécue comme difficile (85% des personnes interviewées). Parmi les facteurs motivationnels ont été mentionnés les échanges directs avec les professionnels de santé des services, la possibilité de réaliser des formations flash grâce aux entretiens qui complètent la grille, le fait de disposer de résultats basés sur les recommandations nationales, la pertinence des critères observés, ainsi que la qualité de la présentation des résultats et la possibilité de les utiliser en l’état. Les freins rencontrés par les hygiénistes sont le manque de ressources humaines mobilisables, la charge de travail des équipes, la perception négative de l’observation par les audités, et la difficulté à montrer aux professionnels l’intérêt des évaluations pour l’amélioration des pratiques. Un élément d’ordre organisationnel favorisant la participation (ou la limitant quand il est absent) est l’appui de l’encadrement.
Concernant le volet formation, les entretiens montrent une expérience positive dans 35% des cas. Parmi les facteurs motivationnels ont été mentionnés les outils s’appuyant sur les recommandations nationales ou des données scientifiques, et le fait de pouvoir participer à la journée nationale et aux webinaires Actu-Spiadi pour se former et actualiser ses connaissances. Les freins rencontrés par les hygiénistes sont le manque de ressources humaines mobilisables pour participer aux sessions de formation, le manque d’engagement des interlocuteurs dans l’établissement, l’absence d’outils de formation en adéquation avec les attentes des apprenants et s’appuyant sur la pédagogie active tels que des ateliers avec des mises en situation pratique. Cette analyse va être complétée par des données quantitatives obtenues à l’aide d’un questionnaire adressé à un plus grand nombre d’hygiénistes. L’ensemble des données analysées et des propositions formulées a été discuté avec le groupe de travail et a motivé l’évolution du programme Spiadi pour 2026.
 Patient partenaire particulier : favoriser l’engagement des patients au service de la prévention
Patient partenaire particulier : favoriser l’engagement des patients au service de la prévention
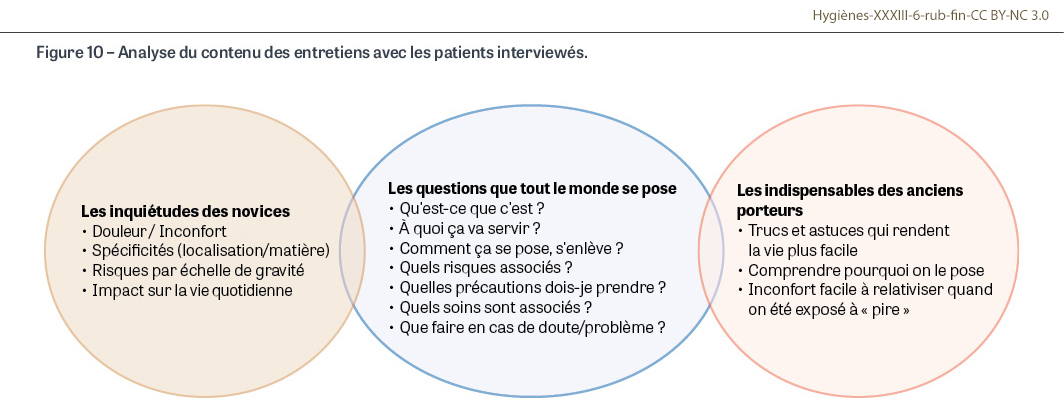
La prise en charge des patients porteurs de PICC se fait à la fois dans les établissements de santé et au domicile. L’incidence des bactériémies liées à un PICC progresse, vraisemblablement en raison de l’utilisation croissante de ces dispositifs, et plus d’une bactériémie liée à un PICC sur sept (14,8%) est acquise aujourd’hui au domicile ou en ville (rapport national 2024, disponible sur spiadi.fr, onglet « Résultats & Rapports »). Les outils pédagogiques à la disposition des patients et portant sur la prévention des infections liées à un PICC existent, le plus souvent sous forme de livrets très complets, mais sont peu utilisés. Afin de favoriser l’engagement des patients au service de la prévention, le groupe de travail Patient partenaire particulier a eu pour objectif d’élaborer un outil répondant aux attentes des patients. Pour ce faire, il a réuni 27 personnes dont cinq patients, un représentant des usagers, des infirmiers de terrains (ville et hôpitaux), la psychologue clinicienne Spiadi, quatre hygiénistes et deux membres de l’équipe de la mission nationale de surveillance et prévention de la résistance aux antibiotiques et des infections associées aux soins en soins de ville et secteur médico-social (Primo). Pour comprendre les attentes des patients, du 30 mai au 11 juillet 2025, huit hommes et treize femmes, d’âge variant entre 22 et 70 ans, ont été répartis en deux groupes et interviewés : huit patients « novices » et treize « anciens porteurs de PICC ». L’analyse qualitative des entretiens a identifié un socle d’informations dont tous les patients souhaiteraient disposer au sujet du PICC, ainsi que des éléments spécifiques à chaque groupe. Pour le groupe « novice », il est nécessaire de privilégier des informations rassurantes au regard de l’anxiété induite par le dispositif avant d’aborder le risque infectieux, afin que celui-ci soit entendu. Pour le groupe « anciens porteurs », l’important est de comprendre l’intérêt du PICC pour améliorer l’acceptation du dispositif, et de connaître des « trucs et astuces » pour faciliter le quotidien. Les résultats ont été présentés au groupe en septembre (Figure 10). À destination des patients, le futur outil sera de petit format pour être facilement rangé dans un portefeuille. Il rassemblera des informations claires, précises et concises sur le PICC, selon une ligne temporelle de la vie avec le dispositif (de sa pose à son retrait). Les patients ont, à l’unanimité, insisté sur le fait que la présentation de l’outil devrait être indissociable d’un entretien physique avec un professionnel soignant. L’outil comportera le numéro à contacter en cas de question ou de problème, et un QR6 code menant à un support numérique proposant des informations additionnelles. Il sera accompagné d’un guide à destination des professionnels de santé. Le travail du groupe va se poursuivre en 2026. L’outil élaboré sera testé auprès de patients et de professionnels.
 TOPcvp
TOPcvp
L’étude ponctuelle TOPcvp avait pour double objectif de décrire l’application sur le terrain des principales mesures de prévention des bactériémies liées à un CVP court et d’étudier l’efficacité spécifique de chacune de ces mesures. Y ont participé 43 services (représentant 37 établissements de santé) : 38 de médecine, trois de chirurgie et deux de réanimation. Tous ces services ont participé au programme Spiadi de surveillance des bactériémies, réalisé un jour donné une étude de leurs patients (âge, sex-ratio, comorbidités, exposition aux CVP courts), observé les pratiques de pose des CVP et de manipulation des lignes avec le protocole Observa4, étudié la traçabilité de la surveillance des CVP courts et la pertinence du maintien des cathéters le jour de l’étude, et décrit les moyens et les mesures de prévention en place (référents, équipe spécialisée dans les accès vasculaires [IV team], dispositifs innovants à disposition, formation des professionnels, turnover des ressources humaines…). Les principaux résultats de l’étude sont les suivants.
Patients
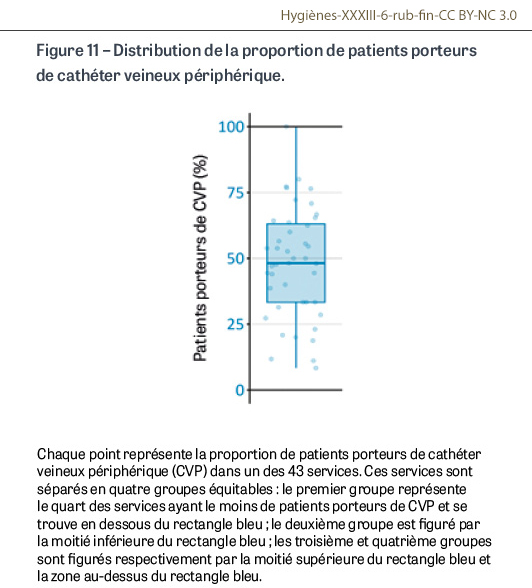
Les 947 patients sont âgés (moyenne : 75 ans), de sexe masculin dans 52% des cas, et présentent fréquemment un cancer évolutif (15%) et une immunodépression (14%) ; 47% portent un CVP court le jour de l’enquête. L’exposition des patients aux CVP courts est variable, avec la moitié des services décrivant entre 35% et 65% de patients porteurs de CVP le jour de l’enquête (Figure 11). Les CVP courts étaient posés sur l’avant-bras dans 78% des cas (313/401) et au niveau radial dans 22% des cas (88/401 ; 43 données manquantes).
Moyens et mesures de prévention
Tous les établissements disposent d’une équipe de prévention du risque infectieux, et 41 (95%) services de référents « prévention du risque infectieux ». Certaines mesures de prévention sont bien appliquées, telles que la mise à disposition de protocoles validés pour la pose des CVP courts et la manipulation de leurs lignes (98%). À l’inverse, de nombreuses mesures sont peu appliquées, telles que l’utilisation de CVP courts avec un prolongateur (19%), la mise à disposition d’une IV team (9%), de sets de pose (5%) ou de dispositifs innovants (aucun service). La formation des professionnels de santé du service a été assurée en 2024 dans 40% des services, et des observations de pratiques dans 30% des services. Enfin, l’engagement du patient dans la prévention est recherché par le biais d’une information spécifique dans huit services (19%).
Observations de pratiques
Les taux de conformité obtenus sont semblables aux taux nationaux : les 214 observations de pose des CVP courts relèvent une tenue du professionnel et du patient propre (97% et 100%, respectivement), un taux de conformité de l’hygiène des mains faible (28%), et une préparation du site d’insertion conforme dans 72% des cas. Les 193 observations de manipulations des lignes des CVP courts montrent une tenue du professionnel propre (98%), une hygiène des mains conforme dans 55% des cas, et une préparation du site de branchement conforme dans 60% des cas. La surveillance clinique du CVP court a été tracée dans 89% des cas (185/208). Un support informatique est utilisé (100%) ; la surveillance est détaillée dans 75% des cas (140/185). Une justification du maintien du cathéter a été retrouvée dans 91% des cas (190/208).
Total
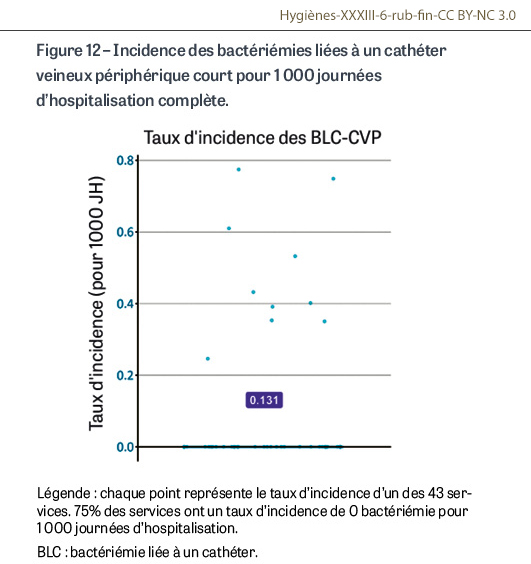
Au total, 12 bactériémies ont été détectées pendant les trois mois de surveillance ; 11 services ont été concernés par ces infections (26%). Les micro-organismes impliqués ont été Staphylococcus aureus (6 cas), des Enterobacterales (6 cas), un staphylocoque à coagulase négative, un streptocoque, Acinetobacter sp. (1 cas) et Pseudomonas aeruginosa (1 cas). La moyenne pondérée des densités d’incidence des bactériémies associées aux CVP courts acquises en hospitalisation complète est de 0,131 bactériémies/1 000 JH complètes (Figure 12).
L’analyse statistique des résultats de l’étude TOPcvp est en cours.
Actions pour la formation
Journée nationale 2025
Le 2 octobre 2025, à Tours, la 7e Journée nationale du réseau Spiadi a réuni 300 participants en provenance de seize régions, avec la représentation de douze centres d’appui pour la prévention des infections associées aux soins (CPias) (Figure 13). Cette année, sous la présidence de séance du Pr Jean-François Timsit, nous avons mis en lumière plusieurs innovations dans le champ de la prévention des infections liées à un cathéter, telles que l’utilisation des pansements imprégnés d’antiseptique pour la prévention des infections liées à un CVP court au centre hospitalier universitaire de Poitiers (Pr Olivier Mimoz), l’implantation du dispositif Edelvaiss® Multiline-Neo (Doran International, Toussieu, France) dans un service de réanimation néonatale des Hospices civils de Lyon (Pr Jean-Charles Picaud, Dr Stéphanie Hays, Violaine Suchail-Drutel), l’utilisation des PICC-ports au centre de lutte contre le cancer Léon-Bérard de Lyon (Éric Rodriguez), l’utilisation des capuchons imprégnés d’alcool isopropylique à 70% pour la prévention des infections endoluminales liées aux cathéters centraux au centre hospitalier intercommunal (CHI) de Créteil (Dr Amine Siali), et le projet DeepValv (Céline Poulain). Les résultats marquants des campagnes 2025 de surveillance et d’évaluation des pratiques ont été centrés sur les bactériémies liées à un midline avec prolongateur intégré, et sur les écarts entre les pratiques et les recommandations concernant la pose de ces cathéters, la manipulation des lignes associées aux midlines et la réfection des pansements. Après un résumé humoristique de la matinée concocté par Erik Tartrais, le travail quotidien de l’équipe Spiadi a fait l’objet d’une présentation. Mathilde Farizon, Céline Vilsans et le Dr Anne-Sophie Valentin ont présenté les premiers résultats des groupes Patient partenaire particulier et Success Spiadi. Enfin, six expériences de terrain ont été rapportées, portant sur la réfection des pansements de CVC (Zoé Gatineau, CH Châteauroux-Le Blanc), l’utilisation de la colle cutanée avec les midlines (Dr Daphné Folliot, CH du Mans), la sécurité des soins en hémodialyse (Dr Claire Bianchi, CH de Lens), les pratiques à domicile pour les PICC (Hervé Vergne et Hélène Bruguière, CPias Occitanie), la formation utilisant l’audit et la simulation pour la prévention des infections liées à un CVP court (Christelle Feuillerat, CHI de Montreuil), et la maîtrise du risque infectieux lié aux dispositifs invasifs dans un service de chirurgie (Marie Barois, Clinique Lille-Sud). Toutes les présentations sont téléchargeables sur le site de la Spiadi.

Webinaires Actu-Spiadi
Les webinaires Actu-Spiadi ont lieu un jeudi par mois, de 14 heures à 15 heures Neuf sessions ont été organisées en 2025, avec 1 858 connexions. Elles peuvent être visionnées et téléchargées, ainsi que les diaporamas utilisés, sur le site spiadi.fr via l’onglet Actu-Spiadi.
Outils pédagogiques
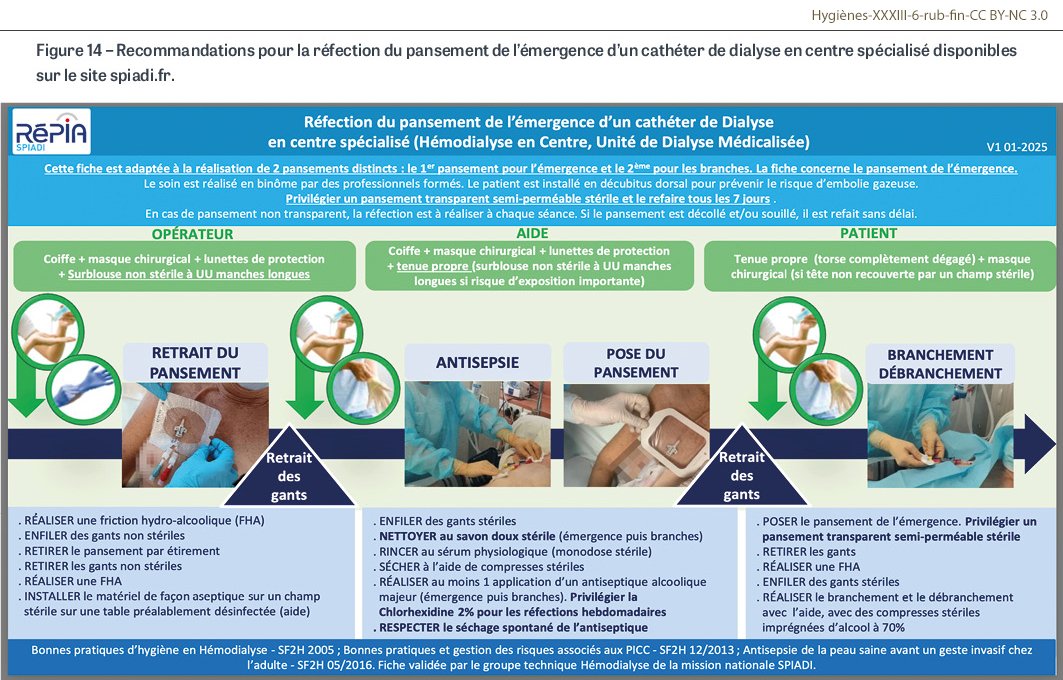
En 2025, dans l’attente de l’actualisation des recommandations de la SF2H, le groupe Dialyse de la Spiadi a élaboré une fiche de recommandations pour la réfection du pansement de l’émergence d’un cathéter de dialyse en centre spécialisé (centres lourds, unités de dialyse médicalisée). La fiche est téléchargeable sur le site de la Spiadi via l’onglet Outils (Figure 14).
Programme 2026
En continuité avec les programmes des années précédentes, celui de 2026 propose des nouveautés tenant compte des premières conclusions du groupe Success Spiadi.
- En synergie avec les trois volets existants (surveillance, évaluation des pratiques et formation), un nouveau volet pour la mise en œuvre des analyses des causes des bactériémies liées à un cathéter sera mis en place (Badicause).
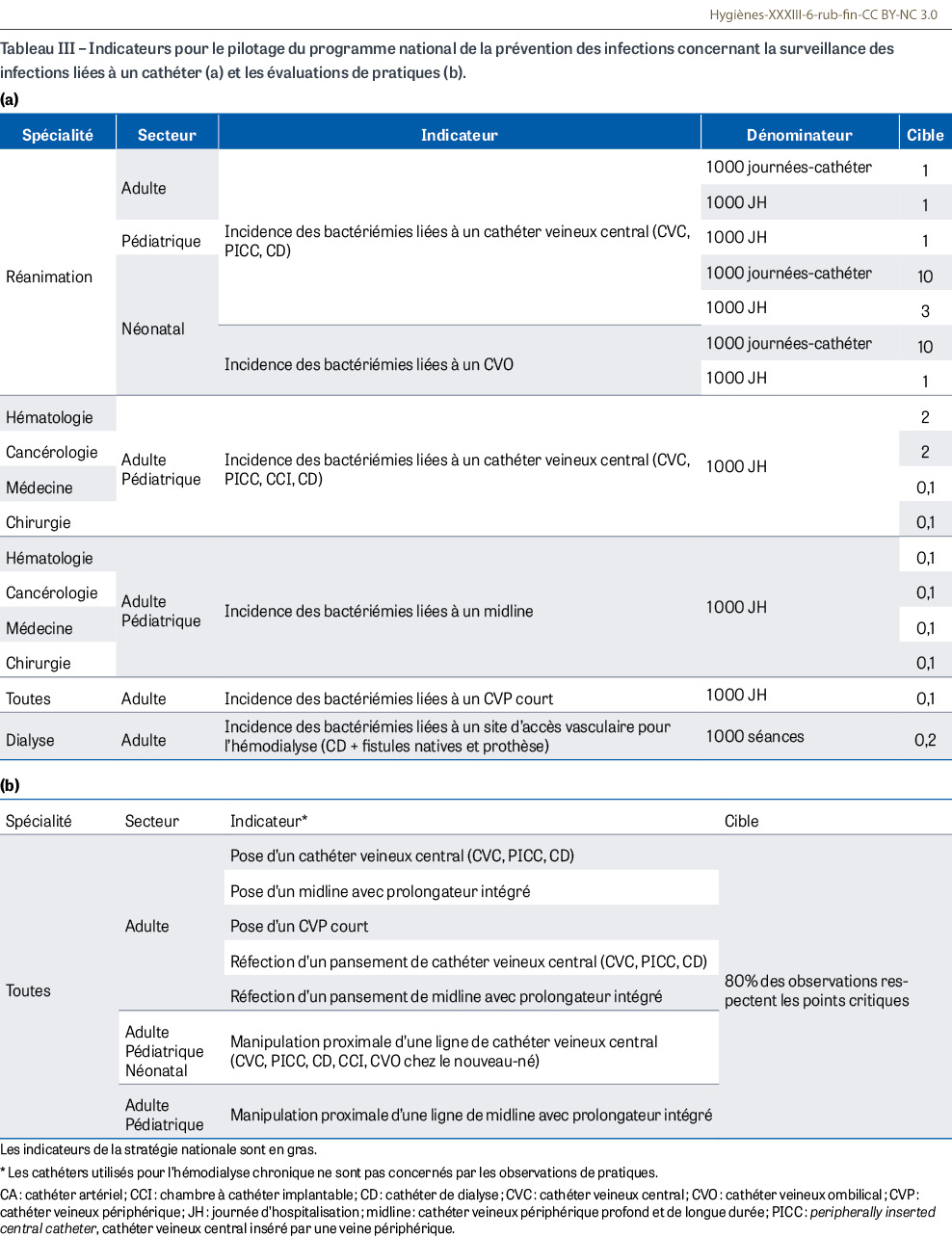
- De nouveaux indicateurs sont mis à disposition pour le pilotage du programme aux niveaux local, régional et national, afin d’élargir le spectre des indicateurs existants dans les champs de la surveillance et des évaluations des pratiques : certains sont dédiés aux secteurs pédiatrique et néonatal, un aux services spécialisés pour l’hémodialyse, et plusieurs à la surveillance et à la prévention des bactériémies liées à un midline (Tableau III) ;
- L’enquête un jour donné SPY4 est proposée pour étudier :
- la prévalence du port des midlines et des CVP courts,
- la pertinence de l’utilisation de ces cathéters,
- la traçabilité de la surveillance quotidienne,
- la pertinence de leur maintien le jour de l’enquête ;
- La mise à disposition d’une grille Observa4 pour l’observation de la pose d’aiguille sur fistule artérioveineuse ;
- Dans le cadre des sessions Actu-Spiadi, la mission proposera des formations adaptées aux besoins de terrain tels qu’ils ont été identifiés par le groupe Success Spiadi. En particulier, l’argumentaire des recommandations nationales sera explicité ;
- Un appui renforcé sera procuré aux « novices », de l’inscription à l’analyse des résultats, pour les programmes de surveillance et d’évaluation de pratiques.
La première présentation du programme 2026 a eu lieu le jeudi 18 décembre de 14 heures à 15 heures dans le cadre de l’Actu-Spiadi « spéciale lancement ». Nous espérons que vous serez toujours plus nombreux à participer aux actions de la mission, car c’est grâce à votre travail que nous progressons collectivement vers une amélioration des pratiques et une diminution de l’incidence des infections évitables liées à un cathéter !
Notes :
1- Peripherally inserted central catheter, cathéter central à insertion périphérique.
2- Coronavirus disease 2019, maladie à coronavirus 2019.
3- New Delhi métallo-β-lactamase.
4- Accessible à : https://www.spiadi.fr/missionday (Consulté le 01-12-2025).
5- Au niveau du patient.
6- Quick response code, code à réponse rapide.
Références
1- Ministère des Solidarités et de la Santé. Stratégie nationale 2022-2027 de prévention des infections et de l’antibiorésistance. Paris: Ministère des Solidarités et de la Santé; 2022. 90 p. Accessible à : https://sante.gouv.fr/IMG/pdf/strategie_nationale_2022-2025_prevention_des_infections_et_de_l_antibioresistance.pdf (Consulté le 19-11-2025).
2- Société française d’hygiène hospitalière (SF2H), Société française de pharmacie clinique (SFPC). Avis relatif au rinçage pulsé sur dispositif intravasculaire. SF2H; 2024. 13 p. Accessible à : https://www.sf2h.net/k-stock/data/uploads/2024/06/avissf2h_rincage_pulse_062024.pdf (Consulté le 19-11-2025).